ასკვდ არის დაავადება, რომელიც საფრთხეს უქმნის ყველა ერს და რასას.
მისი გავრცელება მსოფლიოს მაშტაბით 300 მილიონ ადამიამიანს ითვლის1.
ნაადრევი გულ-სისხლძარღვთა გართულებების 80%-ის პრევენცია შესაძლებელია2. ასკვდ-ს რეალობის გამოვლენით ჩვენ შეგვიძლია შევცვალოთ ამ
დაავადების მიმდინარეობა და უხილავი ერის ბედი.
ადამიანების განათლება ასკვდ-ს რისკ-ფაქტორებისა და გართულებების
შესახებ ხელს შეუწყობს უკეთესი შედეგების მიღწევას
ვინ არის რისკის ქვეშ ?








ჩვენი სამოქმედო ნაბიჯები
ასკვდ-ს გამომწვევი რიგი მიზეზებისა არ ექვემდებარება კონტროლს. თუმცა, არსებობს რამდენიმე რისკ-ფაქტორი, რომელთა კონტროლიც შეგვიძლია. სწორედ მათზე ფოკუსირებით, ჩვენ შეგვიძლია მნიშვნელოვნად შევამციროთ ასკვდ-ს განვითარების რისკი.




“ცუდი” და “კარგი” ქოლესტერინი
“კარგი ქოლესტერინი” ან მაღალი სიმკვრივის ლიპოპროტეინის ქოლესტერინი (მსლ-ქოლესტერინი) ხელს უწყობს “ცუდი” ქოლესტერინის შთანთქმას თქვენი არტერიებიდან. მსლ-ქოლესტერინის მაღალი დონე გიცავთ გულის დაავადებებისგან.
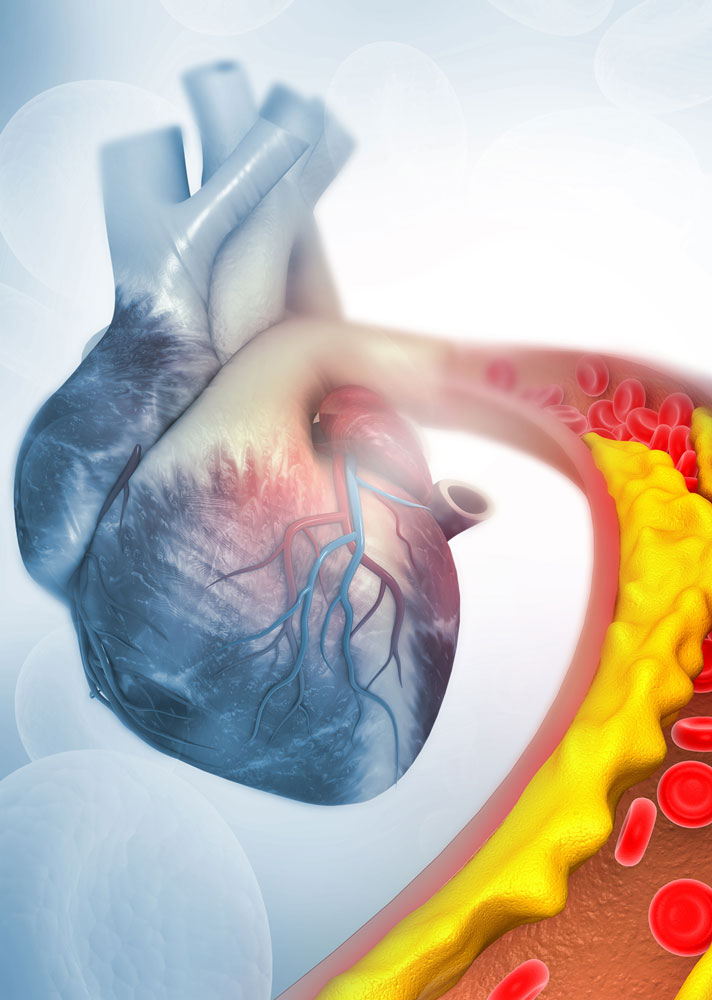
“ცუდი ქოლესტერინი” ან დაბალი სიმკვრივის ლიპოპროტეინის ქოლესტერინი (დსლ-ქოლესტერინი) ხელს უწყობს ცხიმოვანი დეპოზიტების დაგროვებას თქვენს არტერიებში (ათეროსკლეროზი). დროთა განმავლობაში ეს დაგროვება იწვევს თქვენი არტერიების გამკვრივებას და შევიწროებას, რამაც შეიძლება გამოიწვიოს გულის შეტევა ან ინსულტი.
ძალიან ბევრი “ცუდი” ქოლესტერინი (დსლ-ქოლესტერინი) არის ასკვდ-ს მთავარი გამომწვევი.
მხოლოდ ქოლესტერინი?
- ტრიგლიცერიდები – , ცხიმები, რომლებიც ცირკულირებენ სისხლში ქოლესტერინთან ერთად. ცნობილია, რომ ტრიგლიცერიდების მაღალი დონე ზრდის ასკვდ-ს რისკს9.
- .ლიპოპროტეინი (a), რომელიც სტრუქტურულად ძალიან ჰგავს დსლ-ქოლესტერინს10. ლიპოპროტეინ (a)-ს შეუძლია წვლილი შეიტანოს ფოლაქის წარმოქმნაში, ხოლო ლიპოპროტეინის (a)-ს მაღალი დონე ძირითადად მემკვიდრეობითი არის განპირობებული11. ამ პარამეტრის შეფასება ცხოვრებაში ერთხელ ყველასთვის არის რეკომენდებული
- არა-მაღალი სიმკვრივის ლიპოპროტეინების ქოლესტერინი (არა-მსლ-ქ) არის თქვენი “ცუდი” ქოლესტერინის კიდევ ერთი საზომი და გამოიყენება ასკვდ-ს რისკის შესაფასებლად მაღალი ტრიგლიცერიდების, დიაბეტის, სიმსუქნის ან ძალიან დაბალი სიმკვრივის ქოლესტერინის მომატებული მაჩვენებლის მქონე პაციენტებში.
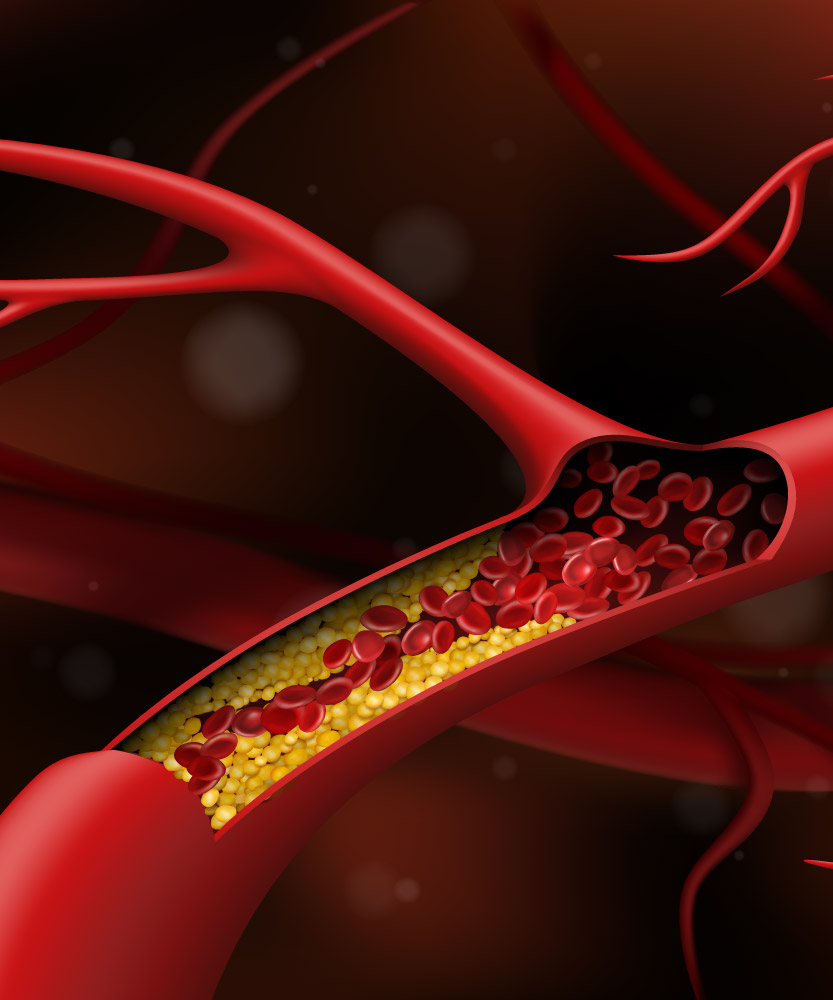

ჩვენი რისკის შემცირება: ჩვენი სამიზნეები
მნიშვნელოვანია გვესმოდეს, რომ ზოგიერთ ადამიანს არ შეუძლია მიაღწიოს ქოლესტერინის რეკომენდებულ მაჩვენებელს მხოლოდ ცხოვრების წესის შეცვლით და დსლ-ქოლესტერინის ძალიან მაღალი დონის შემთხვევაში მათ მედიკამენტის გამოყენება დასჭირდებათ12. მედიკამენტი არ წარმოადგენს ვარჯიშის, და დაბალანსებული კვების შემცვლელს, არამეტ მხლოდ მათზე ნამატია . დსლ-ქოლესტერინის შესამცირებლად ექიმმა შეიძლება სხვადასხვა ტიპის მკურნალობა შეგირჩიოთ. მნიშვნელოვანია, რომ ექიმმა გადაწყვიტოს თუ, რომელია თქვენთვის საუკეთესო წამალი. ჯანსახი ცხოვრების წესის დადებითი ცვლილებების განხორციელება და სწორი პრეპარატის მიღება აფერხებს ასკვდ-ს პროგრესირებას13. ეს ხელს შეუწყობს ისეთი გართულებების განვითარების რისკის შემცირებას, როგორიცაა ინსულტი და გულის შეტევა (ინფარქტი).
- Kronenberg, F. (2021). Lipoprotein(a). In: von Eckardstein, A., Binder, C.J. (eds) Prevention and Treatment of Atherosclerosis. Handbook of Experimental Pharmacology, vol 270. 201-232. Springer, Cham. https://doi.org/10.1007/164_2021_504
- McNeal CJ, Peterson AL. Lipoprotein (a) in Youth. [Updated 2020 Feb 9]. In: Feingold KR, Anawalt B, Boyce A, et al., editors. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK395570/
- Cybulska B, Kłosiewicz-Latoszek L, Penson PE, Banach M. What do we know about the role of lipoprotein(a) in atherogenesis 57 years after its discovery?. Prog Cardiovasc Dis. 2020;63(3):219-227. doi:10.1016/j.pcad.2020.04.004
- Wilson DP, Jacobson TA, Jones PH, et al. Use of Lipoprotein(a) in clinical practice: A biomarker whose time has come. A scientific statement from the National Lipid Association. J Clin Lipidol. 2019;13(3):374-392. doi:10.1016/j.jacl.2019.04.010
- Tsimikas S, Fazio S, Ferdinand KC, et al. NHLBI Working Group Recommendations to Reduce Lipoprotein(a)-Mediated Risk of Cardiovascular Disease and Aortic Stenosis. J Am Coll Cardiol. 2018;71(2):177-192. doi:10.1016/j.jacc.2017.11.014
ასკვდ-ს ისტორია
შესახებ მეტის გასაგებად აქ.

ჩვენი მისია
უხილავი ერი დაეხმარება ასკვდ-ის გარშემო საჭირო დისკურსის გააქტიურებას და კიდევ ერთხელ შეაფასებს, თუ როგორ მუშაობენ დაინტერესებული მხარეები, მათ შორის ჯანდაცვის სისტემები, რათა ერთად შევებრძოლოთ სიკვდილობის წამყვან მიზეზს მსოფლიოში.
ლიტერატურა
- Roth GA, Mensah GA, Johnson CO, et al. Global Burden of Cardiovascular Diseases and Risk Factors, 1990-2019: Update from the GBD 2019 Study [published correction appears in J Am Coll Cardiol. 2021 Apr 20;77(15):1958-1959]. J Am Coll Cardiol. 2020;76(25):2982-3021.
- World Health Organization (WHO). Cardiovascular diseases – Data and Statistics. Available at: https://www.euro.who.int/en/health-topics/noncommunicable-diseases/cardiovascular-diseases/data-and-statistics. [Last accessed September 2021].
- NIH. National Heart, Lung and Blood Institute – Atherosclerosis. Available at: https://www.nhlbi.nih.gov/health-topics/atherosclerosis#:~:text=Atherosclerosis%20usually%20doesn’t%20cause,and%20symptoms%20of%20the%20disease. [Last accessed September 2021].
- Song P, Fang Z, Wang H, et al. Global and regional prevalence, burden, and risk factors for carotid atherosclerosis: a systematic review, meta-analysis, and modelling study. Lancet Glob Health. 2020;8(5):e721-e729. doi:10.1016/S2214-109X(20)30117-0
- World Health Organization (WHO). Cardiovascular diseases (CVDs). Available at: https://www.who.int/news-room/fact-sheets/detail/cardiovascular-diseases-(cvds). [Last accessed August 2021].
- Cholesterol testing and results. MedlinePlus website. Available at https://medlineplus.gov/ency/patientinstructions/000386.htm. [Last accessed September 2021].
- Health screenings for men ages 40 to 64. MedlinePlus website. Available at https://medlineplus.gov/ency/article/007465.htm. [Last accessed September 2021].
- Getting a cholesterol test. Heart UK. Available at https://www.heartuk.org.uk/cholesterol/getting-a-cholesterol-test. [Last accessed September 2021].
- Triglycerides: Why do they matter? Mayo Clinic website. Available at https://www.mayoclinic.org/diseases-conditions/high-blood-cholesterol/in-depth/triglycerides/art-20048186#:~:text=High%20triglycerides%20may%20contribute%20to,of%20the%20pancreas%20(pancreatitis). [Last accessed September 2021].
- Lipoprotein (a) blood test. MedlinePlus website. Available at https://medlineplus.gov/lab-tests/lipoprotein-a-blood-test/. [Last accessed September 2021]
- Maranhão RC, Carvalho PO, Strunz CC and Pileggi F. Lipoprotein (a): structure, pathophysiology, and clinical implications. Arq Bras Cardiol. 2014 ;103(1) :76-84
- Mach F, Baigent C, Catapano AL, et al. ESC Scientific Document Group. 2019 ESC/EAS Guidelines for the management of dyslipidemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020;41(1):111-188
- Lansberg P, Lee A, Lee ZV, Subramaniam K, Setia S. Nonadherence to statins: individualized intervention strategies outside the pill box. Vasc Health Risk Manag. 2018;14:91–102




გაზიარება